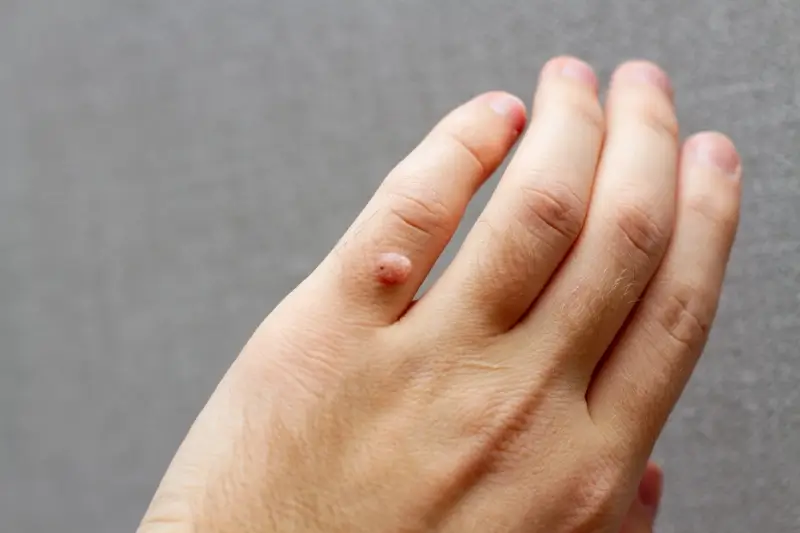
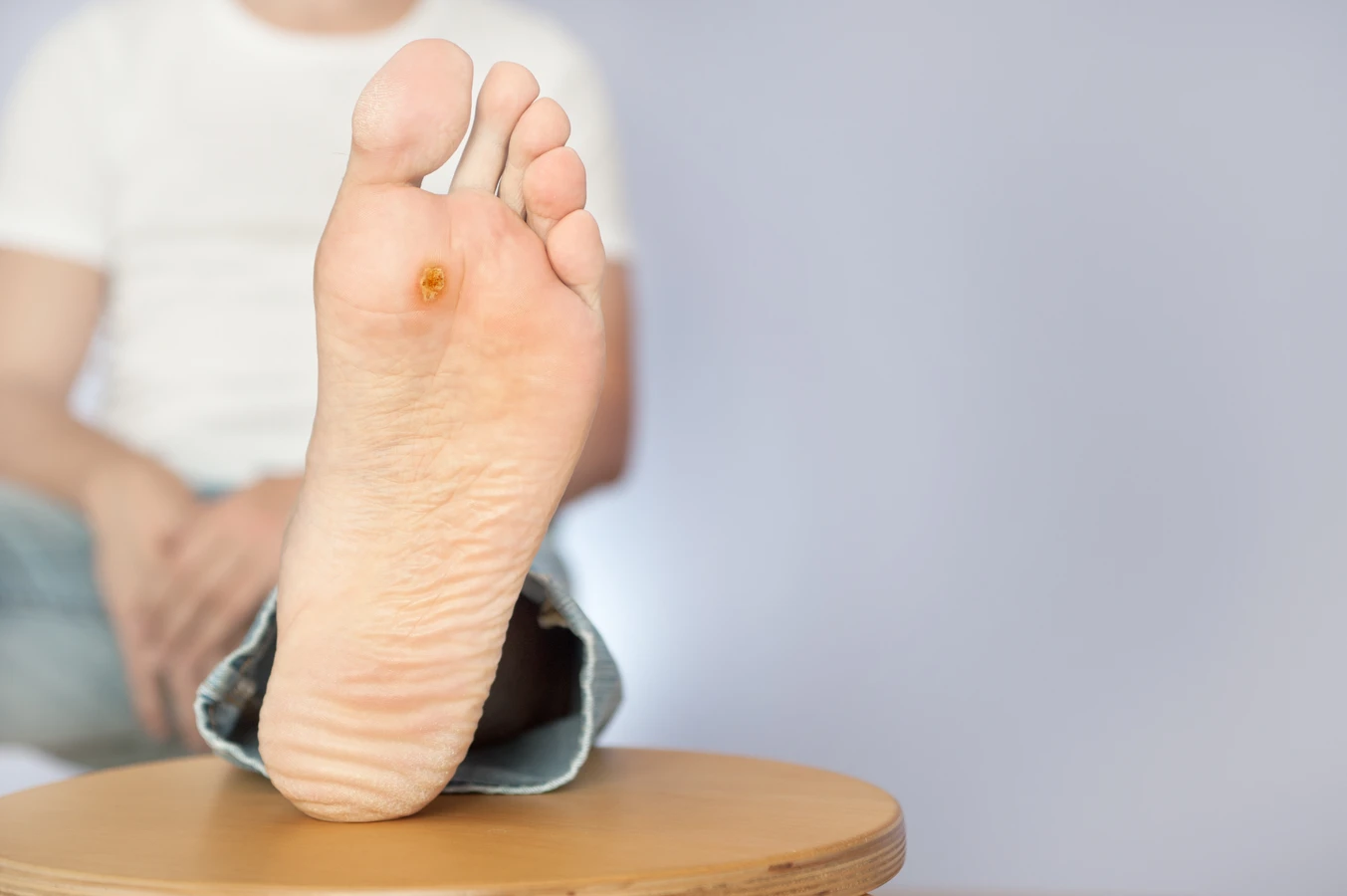
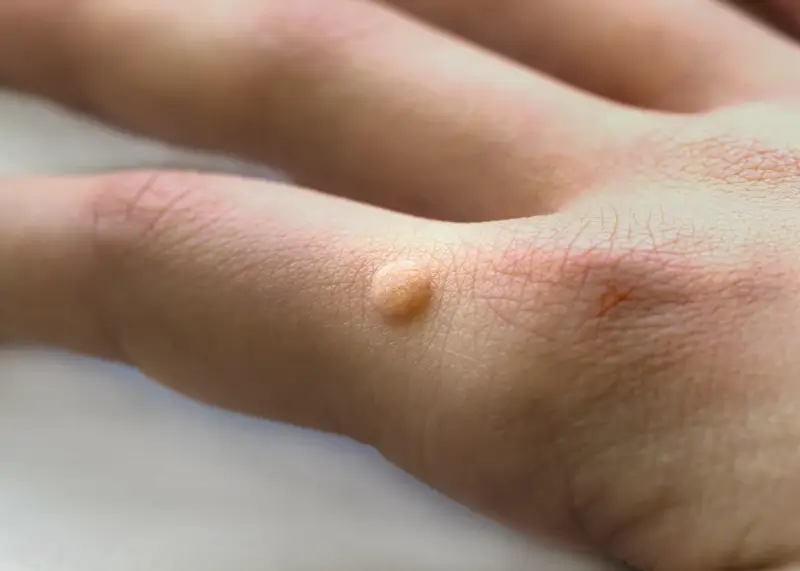
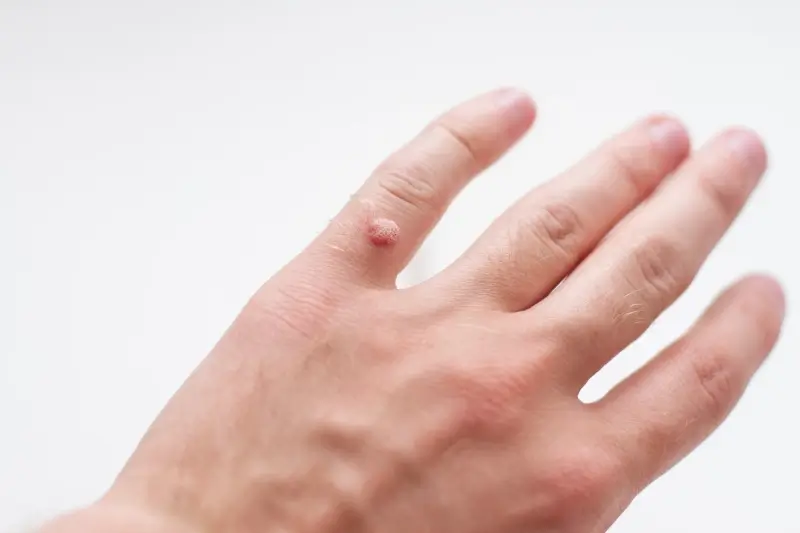
Kurzajki, znane również jako brodawki, to zmiany skórne wywołane przez wirusy z grupy wirusów brodawczaka…
Skąd biorą się kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Te nieestetyczne narośla mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach, stopach, a także na twarzy i narządach płciowych. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia.
Wirus HPV jest bardzo rozpowszechniony i istnieje ponad sto jego typów, z których niektóre są odpowiedzialne za powstawanie brodawek. Zakażenie wirusem następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus się znajduje, takimi jak ręczniki, obuwie czy przybory higieny osobistej. Wirus preferuje wilgotne i ciepłe środowisko, dlatego miejscami szczególnie narażonymi na infekcję są baseny, sauny czy szatnie.
Rozpoznanie kurzajki nie jest zazwyczaj trudne. Zwykle przyjmuje formę twardego, szorstkiego zgrubienia na skórze, które może mieć kolor cielisty, białawy, różowy lub szary. Niektóre brodawki mogą być gładkie i płaskie, zwłaszcza te pojawiające się na twarzy. Charakterystyczną cechą kurzajek, szczególnie tych na stopach (tzw. kurzajki podeszwowe), jest obecność małych czarnych punkcików w ich centrum, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Brodawki mogą być pojedyncze lub występować w skupiskach, a ich wielkość jest bardzo zróżnicowana.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski. W przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie. Ignorowanie zmian skórnych może prowadzić do ich rozprzestrzeniania się, a w rzadkich przypadkach, w zależności od typu wirusa HPV, do poważniejszych konsekwencji zdrowotnych.
Przyczyny powstawania kurzajek u dzieci i dorosłych
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego (HPV). Te wirusy są bardzo powszechne i łatwo przenoszą się między ludźmi. Wnikają one do organizmu przez niewielkie uszkodzenia skóry, takie jak otarcia, skaleczenia czy pęknięcia naskórka. Dzieci, ze względu na często bawiące się na zewnątrz i kontaktujące się ze sobą, są szczególnie narażone na zakażenie. Ich układ odpornościowy może być również jeszcze nie w pełni rozwinięty, co utrudnia skuteczną walkę z wirusem.
U dorosłych, mimo często lepiej funkcjonującego układu odpornościowego, ryzyko zakażenia nadal istnieje. Czynniki takie jak osłabienie odporności z powodu stresu, choroby przewlekłej, przyjmowania leków immunosupresyjnych czy niedożywienia mogą sprawić, że organizm staje się bardziej podatny na wirusa HPV. Ponadto, nawracające mikrouszkodzenia skóry, na przykład u osób pracujących fizycznie, biegaczy czy osób noszących niewygodne obuwie, tworzą dogodne „wrota” dla wirusa.
Środowisko odgrywa kluczową rolę w rozprzestrzenianiu się wirusa HPV. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak wspomniane już baseny, sauny, prysznice czy szatnie, to idealne warunki do przetrwania i namnażania się wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistymi również ułatwia transmisję wirusa.
Warto również wspomnieć o tzw. auto-inokulacji, czyli przenoszeniu wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę, na przykład na ręce, i dotknie nią innej części ciała, może tam dojść do powstania nowej zmiany. Dotyczy to zwłaszcza drapania lub skubania istniejących brodawek, co może uszkodzić naskórek i ułatwić wirusowi dalsze rozprzestrzenianie się.
W jaki sposób wirus HPV wywołuje kurzajki na ciele
Gdy wirus HPV zainfekuje komórki naskórka, zaczyna modyfikować ich cykl życiowy. Komórki zakażone wirusem zaczynają dzielić się w sposób niekontrolowany i znacznie szybszy niż zdrowe komórki. Ten przyspieszony wzrost i proliferacja komórek naskórka prowadzi do powstawania charakterystycznych, wypukłych narośli, które nazywamy kurzajkami. Wirus HPV może również wpływać na proces keratynizacji, czyli tworzenia się keratyny – białka budującego naskórek, co przyczynia się do szorstkiej i twardej powierzchni brodawki.
Różne typy wirusa HPV są odpowiedzialne za powstawanie różnych rodzajów brodawek w zależności od miejsca infekcji i predyspozycji genetycznych danej osoby. Na przykład, typy HPV oznaczane numerami 1, 2 i 4 często powodują zwykłe brodawki na dłoniach i stopach. Inne typy, takie jak HPV 6 i 11, są częściej związane z brodawkami płciowymi. Zrozumienie, że to konkretne typy wirusa wywołują określone zmiany, jest ważne dla diagnostyki i leczenia.
Układ odpornościowy człowieka odgrywa kluczową rolę w walce z wirusem HPV. W większości przypadków, po pewnym czasie, układ immunologiczny rozpoznaje obecność wirusa i zaczyna produkować przeciwciała, które pomagają zwalczyć infekcję. Wtedy kurzajki mogą samoistnie zniknąć. Jednak u niektórych osób, zwłaszcza z osłabioną odpornością, wirus może przetrwać w organizmie przez długi czas, prowadząc do nawracających lub uporczywych brodawek. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany i trwać od kilku tygodni do nawet kilku miesięcy.
Gdzie najczęściej pojawiają się kurzajki i dlaczego
Kurzajki mogą pojawić się niemal na każdej części ciała, ale pewne lokalizacje są znacznie częstsze ze względu na specyficzne warunki i narażenie. Dłonie i palce są jednymi z najczęstszych miejsc występowania brodawek. Dzieci i dorośli często dotykają różnych powierzchni, a następnie dotykają swojej twarzy lub innych części ciała, co ułatwia przenoszenie wirusa. Dłonie są również często w kontakcie z przedmiotami używanymi przez innych ludzi, co stanowi dodatkowe ryzyko.
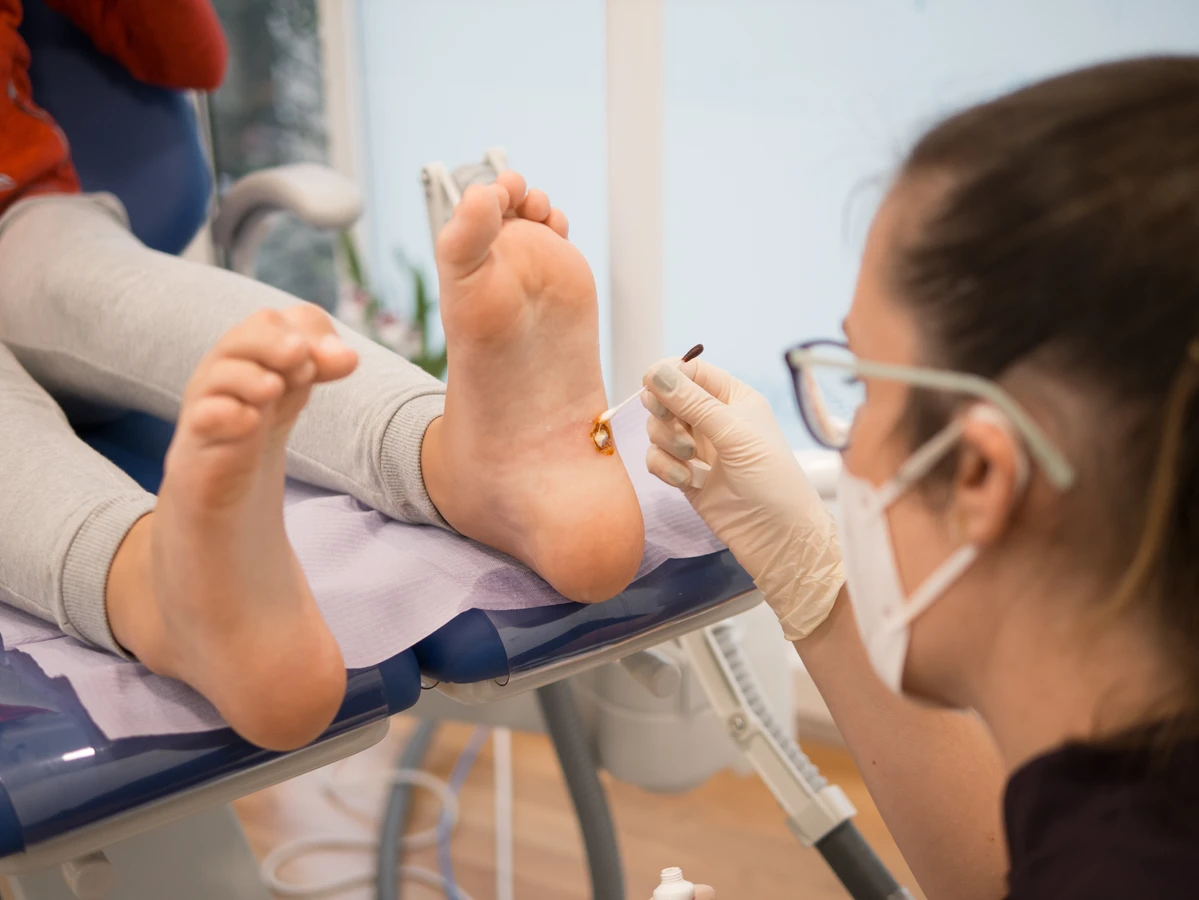
Stopy, zwłaszcza podeszwy, to kolejne bardzo częste miejsce występowania kurzajek, znanych jako brodawki podeszwowe. Chodzenie boso w miejscach publicznych takich jak baseny, siłownie, sauny czy przebieralnie, stanowi główne źródło infekcji. Wilgotne i ciepłe środowisko tych miejsc sprzyja namnażaniu się wirusa HPV. Dodatkowo, nacisk wywierany na stopy podczas chodzenia może powodować, że brodawki wrastają do wewnątrz, stając się bolesne i trudniejsze do leczenia.
Twarz, zwłaszcza okolice nosa, ust i brody, również może być miejscem pojawienia się kurzajek, często w postaci płaskich, gładkich zmian. U dzieci, które często pocierają twarz, ryzyko zakażenia jest większe. Brodawki na twarzy mogą być bardziej widoczne i stanowić problem estetyczny, dlatego często wymagają szybkiego leczenia.
Narządy płciowe to specyficzne miejsce, gdzie mogą pojawić się kłykciny kończyste, czyli brodawki płciowe, wywoływane przez inne typy wirusa HPV. Ryzyko zakażenia jest związane z kontaktami seksualnymi. Lokalizacja tych brodawek może być bardzo różnorodna, obejmując okolice intymne, ale także jamę ustną i gardło w przypadku kontaktów oralnych.
Inne obszary ciała, takie jak łokcie, kolana czy powieki, mogą również ulec zainfekowaniu wirusem HPV. Zazwyczaj wynika to z bezpośredniego kontaktu z wirusem lub z przeniesienia go z już istniejącej zmiany skórnej. Ważne jest, aby pamiętać, że choć kurzajki są zazwyczaj niegroźne, mogą być bardzo zaraźliwe i powodować dyskomfort, a w przypadku brodawek płciowych, wiązać się z ryzykiem rozwoju nowotworów.
Jak zapobiegać powstawaniu kurzajek i unikać zakażenia
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na unikaniu kontaktu z wirusem brodawczaka ludzkiego (HPV) i wzmacnianiu naturalnej odporności organizmu. Jednym z kluczowych działań profilaktycznych jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Należy unikać chodzenia boso w miejscach takich jak baseny, sauny, siłownie czy szatnie. Zawsze warto zakładać klapki lub inne obuwie ochronne, aby zminimalizować ryzyko kontaktu stóp z wirusem.
Ważne jest również unikanie dzielenia się przedmiotami osobistymi, takimi jak ręczniki, maszynki do golenia, czy obuwie. Te przedmioty mogą stać się nośnikiem wirusa, jeśli używa ich osoba zainfekowana. Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez drobnych uszkodzeń, również zmniejsza ryzyko wniknięcia wirusa. Regularne nawilżanie skóry dłoni i stóp zapobiega pękaniu naskórka, które jest bramą dla wirusów.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu, wszystko to przyczynia się do silniejszej odporności, która lepiej radzi sobie z infekcjami, w tym z wirusem HPV. W przypadku osób z obniżoną odpornością, na przykład po przeszczepach organów lub przyjmujących leki immunosupresyjne, ryzyko jest wyższe i wymaga szczególnej uwagi.
Warto również pamiętać o szczepieniach przeciwko HPV, które są dostępne i zalecane, szczególnie dla młodych osób. Chociaż szczepionki nie chronią przed wszystkimi typami wirusa HPV, znacząco zmniejszają ryzyko zakażenia tymi typami, które są odpowiedzialne za większość przypadków kurzajek i raka szyjki macicy. Wczesne szczepienie jest najskuteczniejsze, zanim dojdzie do kontaktów seksualnych.
Podsumowując, kluczowe zasady zapobiegania to:
- Zachowanie podstawowej higieny osobistej.
- Noszenie obuwia ochronnego w miejscach publicznych.
- Unikanie dzielenia się przedmiotami osobistymi.
- Dbanie o dobrą kondycję skóry.
- Wzmacnianie układu odpornościowego poprzez zdrowy tryb życia.
- Rozważenie szczepienia przeciwko HPV.
Kiedy warto udać się do lekarza z problemem kurzajek
Chociaż większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem, najczęściej dermatologiem, jest zdecydowanie wskazana. Przede wszystkim, jeśli nie jesteśmy pewni, czy dana zmiana skórna to rzeczywiście kurzajka. Podobne zmiany mogą mieć inne podłoże, a błędna diagnoza i leczenie mogą być nieskuteczne lub nawet szkodliwe. Lekarz jest w stanie prawidłowo zidentyfikować kurzajkę i wykluczyć inne schorzenia.
Szczególną ostrożność należy zachować, gdy kurzajka pojawia się w newralgicznych miejscach. Brodawki na twarzy, okolicach intymnych, pod paznokciami lub na stopach, zwłaszcza jeśli są bolesne, powodują dyskomfort lub krwawią, wymagają profesjonalnej oceny. Zmiany w tych obszarach mogą być trudniejsze do samodzielnego wyleczenia, a nieprawidłowe postępowanie może prowadzić do powikłań lub blizn. W przypadku brodawek płciowych, wizyta u lekarza jest obligatoryjna, ponieważ mogą one wiązać się z ryzykiem rozwoju nowotworów i wymagają specjalistycznego leczenia.
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo prób leczenia, warto skonsultować się z lekarzem. Może to świadczyć o osłabieniu układu odpornościowego lub o specyficznej odmianie wirusa HPV, która jest trudniejsza do zwalczenia. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulację, laseroterapię lub leczenie farmakologiczne.
Należy również zgłosić się do lekarza, jeśli mamy do czynienia z bolesnymi, szybko rosnącymi lub zmieniającymi wygląd brodawkami. Szczególnie niepokojące są zmiany, które zaczynają krwawić, swędzieć, zmieniają kolor lub kształt. Takie objawy mogą sugerować, że mamy do czynienia z czymś więcej niż tylko zwykłą kurzajką, a w rzadkich przypadkach mogą być oznaką zmian przednowotworowych lub nowotworowych.
W przypadku dzieci, zwłaszcza niemowląt i małych dzieci, które nie są w stanie precyzyjnie opisać swoich dolegliwości, każda niepokojąca zmiana skórna powinna być skonsultowana z pediatrą lub dermatologiem. Dzieci mogą być bardziej podatne na rozprzestrzenianie się infekcji, a ich układ odpornościowy może potrzebować wsparcia.
Domowe i medyczne sposoby na pozbycie się kurzajek
Istnieje wiele metod leczenia kurzajek, zarówno tych dostępnych w domowym zaciszu, jak i tych stosowanych przez profesjonalistów medycznych. Metody domowe zazwyczaj opierają się na stopniowym usuwaniu zainfekowanej tkanki lub na stymulowaniu układu odpornościowego do walki z wirusem. Popularne są preparaty dostępne w aptekach bez recepty, zawierające kwas salicylowy lub kwas mlekowy, które pomagają złuszczać naskórek i usuwać brodawkę warstwa po warstwie.
Inne domowe sposoby obejmują stosowanie preparatów na bazie łopianu, czosnku czy octu jabłkowego. Metody te często wymagają regularnego stosowania przez dłuższy czas i nie zawsze są skuteczne dla wszystkich rodzajów brodawek. Niektórzy próbują również tzw. „metody zamrażania” przy użyciu specjalnych preparatów dostępnych w aptekach, które naśladują działanie profesjonalnej krioterapii. Ważne jest, aby stosować się ściśle do instrukcji producenta, aby uniknąć uszkodzenia zdrowej skóry.
Profesjonalne metody leczenia kurzajek są zazwyczaj bardziej skuteczne i szybsze, zwłaszcza w przypadku opornych lub licznych zmian. Krioterapia polega na zamrażaniu brodawki ciekłym azotem, co powoduje zniszczenie zainfekowanych komórek. Elektrokoagulacja wykorzystuje prąd elektryczny do wypalenia brodawki. Laseroterapia jest kolejną metodą, która wykorzystuje światło lasera do usunięcia brodawki.
W niektórych przypadkach lekarz może zalecić leczenie farmakologiczne, w tym stosowanie silniejszych preparatów kwasowych lub immunoterapii, która ma na celu pobudzenie układu odpornościowego do wytworzenia odpowiedzi przeciwko wirusowi HPV. W przypadku brodawek płciowych stosuje się specjalne maści lub roztwory, które niszczą wirusa i zapobiegają jego namnażaniu.
Niezależnie od wybranej metody, ważne jest, aby być cierpliwym i konsekwentnym w leczeniu. Kurzajki mogą być uporczywe i wymagać powtórzenia zabiegów. Po wyleczeniu brodawki, należy nadal stosować środki zapobiegawcze, aby uniknąć nawrotów infekcji. Zawsze warto skonsultować się z lekarzem przed rozpoczęciem leczenia, aby wybrać najbezpieczniejszą i najskuteczniejszą metodę dla danego przypadku.