Kurzajki, zwane potocznie brodawkami, to powszechna dolegliwość skórna, która może pojawić się na dłoniach w…
Od czego powstają kurzajki na dłoniach
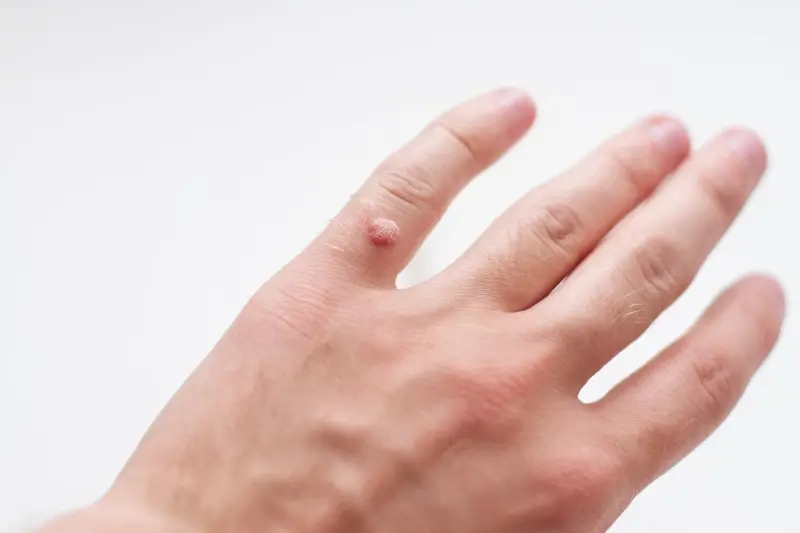
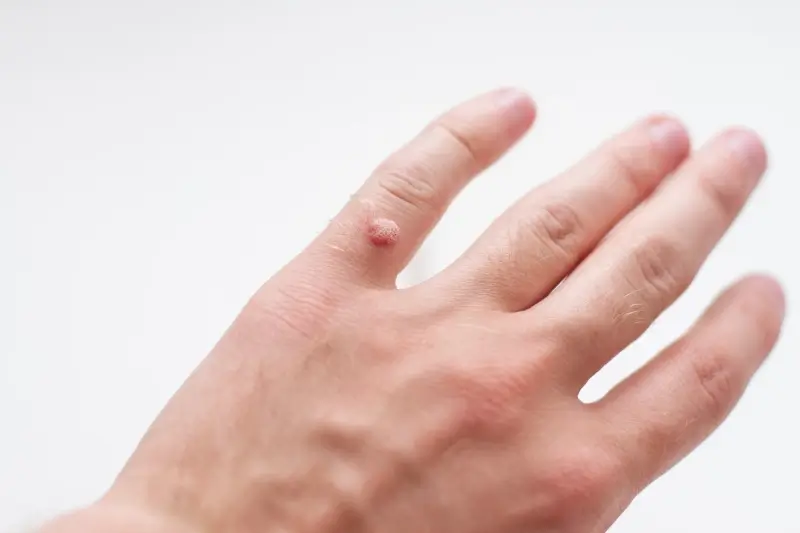
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka ludzi w każdym wieku. Ich pojawienie się na dłoniach może być nie tylko kwestią estetyczną, ale również źródłem dyskomfortu i, w niektórych przypadkach, bólu. Zrozumienie, od czego powstają kurzajki na dłoniach, jest kluczowe do podjęcia odpowiednich kroków zapobiegawczych i leczniczych. Te niepozorne zmiany skórne są wywoływane przez wirusy, konkretnie przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle powszechny i istnieje wiele jego typów, z których niektóre mają tendencję do atakowania skóry dłoni i stóp.
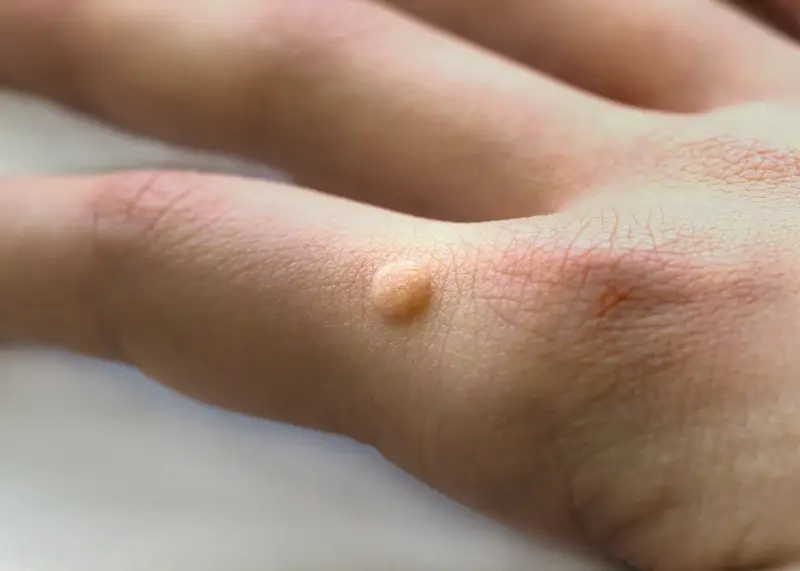
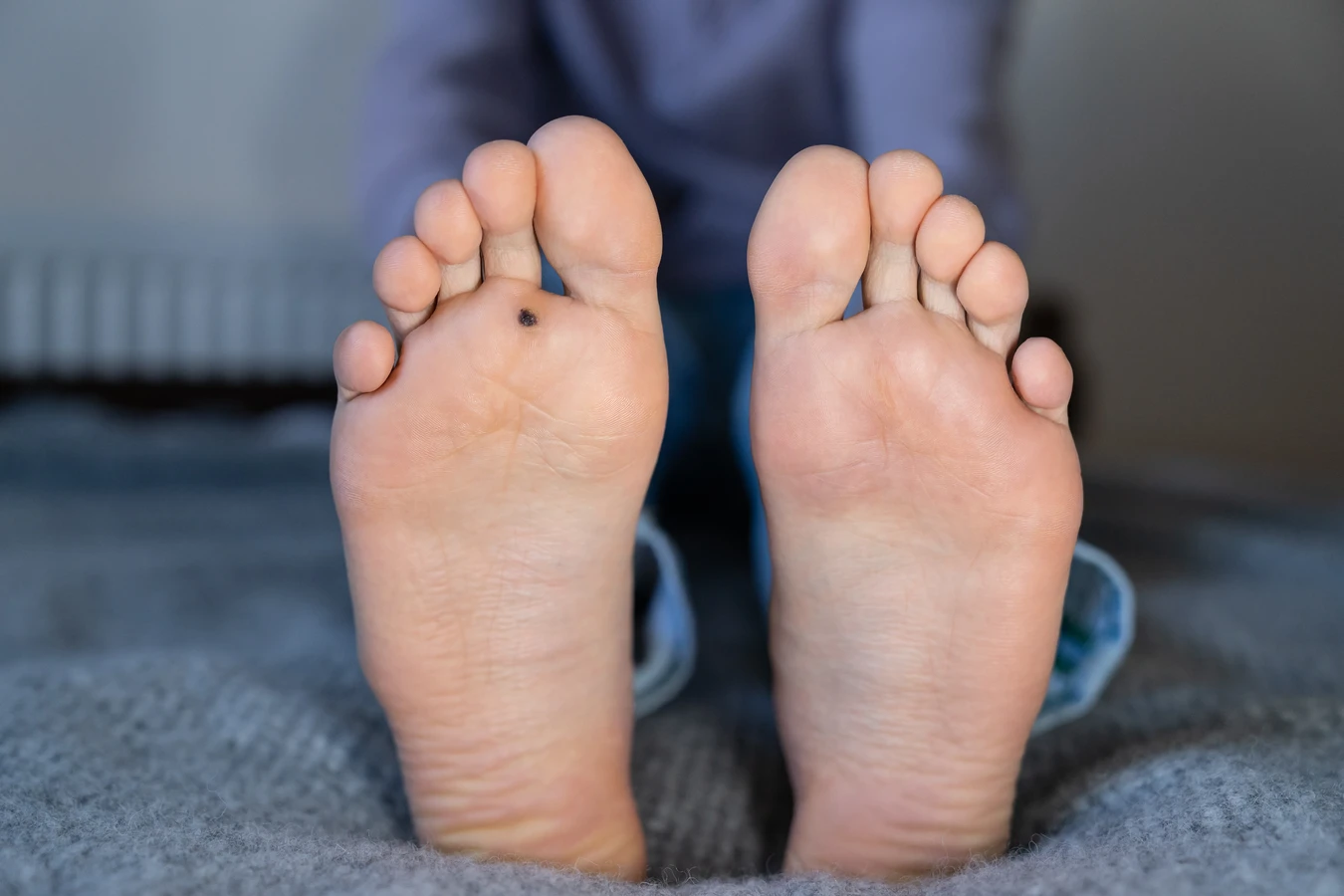
Infekcja wirusem HPV prowadzi do nadmiernego namnażania się komórek naskórka, co objawia się charakterystycznym, grudkowatym wzrostem. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że ustalenie dokładnego źródła infekcji bywa trudne. Kurzajki mogą przybierać różne formy – od niewielkich, płaskich wykwitów, po większe, naroślne zmiany, często o chropowatej powierzchni. Mogą pojawić się pojedynczo lub w skupiskach, a ich lokalizacja na dłoniach, palcach czy pod paznokciami może utrudniać codzienne czynności.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą je przypominać. Czasami zmiany grzybicze, odciski lub inne narośla mogą być mylone z kurzajkami. Dlatego, w przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem. Specjalista będzie w stanie postawić trafną diagnozę i zalecić odpowiednie leczenie, biorąc pod uwagę indywidualną sytuację pacjenta oraz rodzaj i lokalizację brodawki. Wiedza o tym, od czego powstają kurzajki na dłoniach, pozwala na lepsze zrozumienie mechanizmu ich powstawania i skuteczniejsze zapobieganie.
Główne przyczyny powstawania kurzajek na dłoniach i palcach
Główną i niepodważalną przyczyną powstawania kurzajek na dłoniach i palcach jest infekcja wirusem brodawczaka ludzkiego (HPV). Jest to grupa wirusów, która obejmuje ponad 150 różnych typów, a około 60 z nich odpowiada za zmiany skórne, w tym te pojawiające się na rękach. Wirus HPV przenosi się drogą kontaktu bezpośredniego, co oznacza, że wystarczy dotknięcie zainfekowanej powierzchni lub skóry osoby chorej, aby doszło do zakażenia. Dłonie, jako najbardziej narażona na kontakt z otoczeniem część ciała, stanowią idealne miejsce dla wirusa do wniknięcia w naskórek.
Miejsca takie jak baseny, siłownie, szatnie, a także wspólne używanie ręczników czy przyborów osobistych, mogą być potencjalnymi źródłami zakażenia. Drobne skaleczenia, zadrapania czy otarcia na skórze dłoni ułatwiają wirusowi przedostanie się do organizmu. Szczególnie narażone są osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy osoby starsze. Wirus HPV lubi wilgotne i ciepłe środowisko, dlatego osoby, które często mają mokre dłonie lub nadmiernie się pocą, mogą być bardziej podatne na infekcję.
Warto podkreślić, że posiadanie wirusa HPV nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Układ odpornościowy zdrowej osoby jest w stanie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednak w sytuacji obniżonej odporności lub gdy wirus jest szczególnie agresywny, może dojść do rozwoju brodawki. Sam fakt, od czego powstają kurzajki na dłoniach, wskazuje na konieczność dbania o higienę, unikanie kontaktu z potencjalnymi źródłami wirusa oraz wzmacnianie odporności organizmu. Należy również pamiętać, że kurzajki są zaraźliwe, co oznacza, że można je przenosić z jednej części ciała na drugą lub na inne osoby.
Jak wirus brodawczaka ludzkiego powoduje powstawanie kurzajek
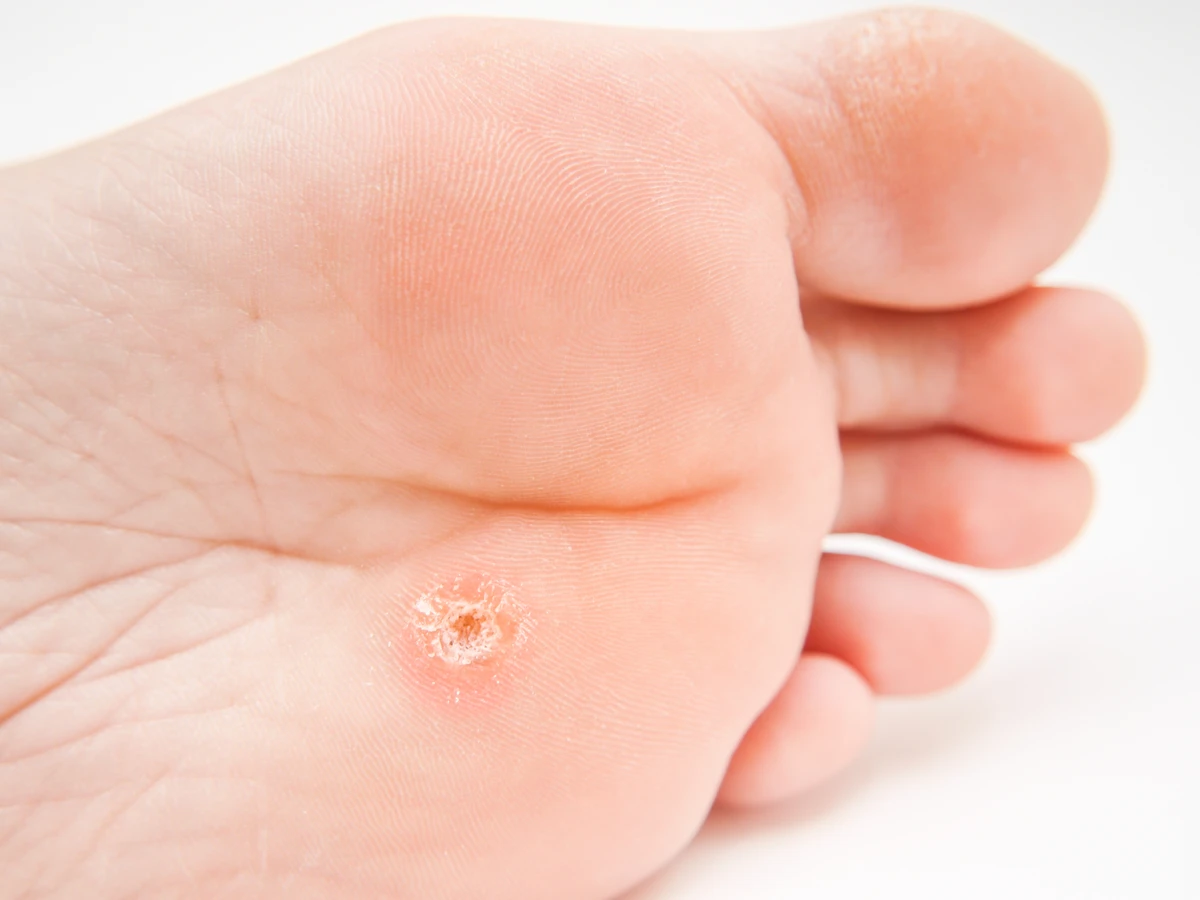
Wirus HPV posiada specyficzne tropizmy tkankowe, co oznacza, że preferuje infekowanie określonych typów komórek. W przypadku kurzajek na dłoniach, wirus atakuje keratynocyty – komórki budujące naskórek. W wyniku infekcji dochodzi do zwiększonej produkcji keratyny, białka strukturalnego skóry, co objawia się twardą, chropowatą powierzchnią kurzajki. Wirus może pozostawać w organizmie w stanie uśpienia przez długi czas, a aktywować się dopiero w sprzyjających warunkach, na przykład przy osłabieniu odporności. To wyjaśnia, dlaczego kurzajki mogą pojawić się nagle, po pewnym czasie od potencjalnego kontaktu z wirusem.
Zrozumienie tego, od czego powstają kurzajki na dłoniach, jest kluczowe dla profilaktyki. Wirus HPV nie tylko powoduje zmiany skórne, ale niektóre jego typy są również powiązane z rozwojem nowotworów, choć te typy rzadko odpowiadają za kurzajki na dłoniach. W kontekście brodawek dłoniowych, wirusy takie jak HPV-1, HPV-2, HPV-4 są najczęściej identyfikowane. Kluczowe jest zrozumienie, że kurzajka nie jest po prostu „brudem”, jak czasem błędnie się uważa, ale jest wynikiem aktywnej infekcji wirusowej. Działanie wirusa polega na manipulowaniu cyklem komórkowym, wymuszając przyspieszone namnażanie się komórek naskórka, co prowadzi do powstania widocznych zmian. Cały proces jest przykładem złożonej interakcji między patogenem a organizmem gospodarza.
Czynniki sprzyjające rozwojowi kurzajek na skórze dłoni
Oprócz bezpośredniej infekcji wirusem HPV, istnieje szereg czynników, które znacząco zwiększają ryzyko rozwoju kurzajek na skórze dłoni. Jednym z najważniejszych jest obniżona odporność organizmu. Gdy układ immunologiczny jest osłabiony, staje się mniej skuteczny w zwalczaniu wirusów, w tym HPV. Może to wynikać z różnych przyczyn, takich jak przewlekły stres, niedobór snu, nieodpowiednia dieta, choroby przewlekłe (np. cukrzyca, HIV), a także przyjmowanie leków immunosupresyjnych po przeszczepach narządów.
Wilgotne środowisko i uszkodzenia skóry to kolejne czynniki sprzyjające. Osoby, których dłonie często są narażone na kontakt z wodą lub wilgocią – na przykład pracownicy gastronomii, służby sprzątające, czy osoby wykonujące prace manualne w wilgotnych warunkach – mają większe ryzyko infekcji. Woda zmiękcza naskórek, ułatwiając wirusowi wniknięcie. Podobnie, wszelkie skaleczenia, pęknięcia, zadrapania czy otarcia na skórze dłoni stanowią „otwartą furtkę” dla wirusa HPV. Dzieci, ze względu na częste zabawy i kontakty ze środowiskiem, a także często jeszcze nie w pełni wykształcony układ odpornościowy, są szczególnie podatne na rozwój kurzajek.
Kolejnym aspektem jest bezpośredni kontakt z wirusem. Dzielenie się przedmiotami, które miały kontakt z zainfekowaną skórą, może prowadzić do przeniesienia wirusa. Dotyczy to ręczników, narzędzi manicure, czy nawet uścisków dłoni z osobą z aktywnymi kurzajkami. Ważne jest, aby wiedzieć, od czego powstają kurzajki na dłoniach, by móc świadomie unikać sytuacji ryzyka. Na przykład, noszenie klapków na basenie czy w publicznych prysznicach, a także unikanie obgryzania paznokci i skórek wokół nich, gdzie wirus może łatwo znaleźć drogę do wniknięcia. Nawet drobne ukłucia igłami czy innymi ostrymi przedmiotami mogą być potencjalnym źródłem infekcji, jeśli miały kontakt z wirusem.
Jak wirus HPV przenosi się na dłonie i prowadzi do infekcji
Przenoszenie wirusa HPV na dłonie jest procesem wieloetapowym, który zwykle rozpoczyna się od kontaktu z zainfekowaną powierzchnią lub osobą. Wirus HPV jest niezwykle odporny i potrafi przetrwać na różnych przedmiotach przez pewien czas. Dłonie, jako najbardziej aktywne w eksplorowaniu otoczenia i częstym kontakcie z przedmiotami, są idealnym „nośnikiem” dla tego patogenu. Po dotknięciu powierzchni, na której znajduje się wirus – na przykład klamki drzwi w miejscu publicznym, poręczy w autobusie, czy ręcznika używanego przez kogoś zakażonego – wirus osadza się na skórze dłoni.
Kluczowym momentem jest wniknięcie wirusa do organizmu. Wirus HPV potrzebuje „wejścia” do naskórka. Dzieje się to najczęściej poprzez mikrouszkodzenia skóry, które są praktycznie niewidoczne gołym okiem. Mogą to być drobne skaleczenia, zadrapania, pęknięcia naskórka spowodowane suchością skóry, czy nawet otarcia powstałe podczas codziennych czynności. W szczególności miejsca takie jak okolice paznokci, gdzie skóra jest delikatniejsza i często narażona na uszkodzenia (np. przez obgryzanie), stają się łatwym celem dla wirusa. Wilgotne środowisko, na przykład po długim kontakcie z wodą, dodatkowo zmiękcza naskórek, ułatwiając penetrację wirusa.
Po przedostaniu się do komórek naskórka, wirus HPV rozpoczyna swój cykl namnażania. W tym momencie może nastąpić okres inkubacji, który trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus „przygotowuje” komórki do tworzenia brodawki. Warto podkreślić, że posiadanie wirusa HPV na dłoniach nie zawsze oznacza, że natychmiast pojawią się kurzajki. Układ odpornościowy zdrowej osoby często jest w stanie zneutralizować wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednak w przypadku osłabionej odporności, wirus ma większe szanse na rozwój i manifestację w postaci kurzajek. Zrozumienie, od czego powstają kurzajki na dłoniach, pozwala na świadome unikanie sytuacji ryzyka i stosowanie podstawowych zasad higieny.
W jaki sposób kurzajki rozprzestrzeniają się na inne części ciała
Kurzajki, będące wynikiem infekcji wirusem HPV, mają zdolność do rozprzestrzeniania się nie tylko na inne osoby, ale również na inne części ciała tej samej osoby. Jest to proces zwany autoinokulacją. Dzieje się tak zazwyczaj poprzez bezpośredni kontakt. Na przykład, osoba dotykająca kurzajki na dłoni, a następnie dotykająca innej części ciała, na przykład twarzy, może przenieść wirusa w nowe miejsce. Drobne skaleczenia czy otarcia na skórze w nowym miejscu stają się bramą dla wirusa do zainfekowania nowych komórek.
Szczególnie narażone są miejsca, gdzie skóra jest cieńsza i bardziej delikatna, jak okolice oczu, ust czy narządów płciowych. W przypadku dzieci, które często bawią się i dotykają różnych powierzchni, a następnie drapią lub pocierają inne części ciała, ryzyko rozprzestrzeniania się wirusa jest znacznie wyższe. Obgryzanie paznokci i skórek wokół nich to kolejny sposób na przeniesienie wirusa z dłoni w inne miejsca, na przykład na skórę wokół ust lub nawet do wnętrza jamy ustnej, co może prowadzić do powstawania brodawek w jamie ustnej. Wiedząc, od czego powstają kurzajki na dłoniach, można lepiej zrozumieć mechanizmy ich rozprzestrzeniania.
Kurzajki mogą również rozprzestrzeniać się przez kontakt z płynami ustrojowymi, choć jest to mniej powszechny mechanizm w przypadku brodawek dłoniowych. Ważne jest, aby unikać drapania, skubania czy wycinania kurzajek, ponieważ może to spowodować uwolnienie wirusa i jego rozprzestrzenienie. W przypadku pojawienia się nowych zmian skórnych, które mogą być kurzajkami, zaleca się konsultację z lekarzem. Dermatolog może pomóc w ustaleniu, czy jest to rzeczywiście kurzajka, i zaproponować odpowiednie metody leczenia, które ograniczą ryzyko dalszego rozprzestrzeniania się infekcji. Warto pamiętać, że nawet po wyleczeniu jednej kurzajki, wirus może pozostać w organizmie w stanie uśpienia, co oznacza, że w przyszłości mogą pojawić się nowe zmiany.
Profilaktyka kurzajek na dłoniach poprzez higienę i unikanie kontaktu
Podstawową i najskuteczniejszą metodą zapobiegania powstawaniu kurzajek na dłoniach jest utrzymanie wysokiego poziomu higieny osobistej oraz świadome unikanie kontaktu z wirusem HPV. Regularne i dokładne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej, a także przed posiłkami, jest kluczowe. Używanie mydła i wody pomaga usunąć z powierzchni skóry potencjalnie obecne na niej wirusy. Ważne jest, aby dokładnie myć nie tylko dłonie, ale także przestrzenie między palcami i okolice paznokci.
Unikanie wspólnego korzystania z przedmiotów osobistego użytku jest kolejnym ważnym elementem profilaktyki. Ręczniki, sztućce, przybory kosmetyczne – wszystko, co ma bezpośredni kontakt ze skórą, może stać się nośnikiem wirusa. Szczególnie należy uważać w miejscach publicznych, takich jak siłownie, baseny, czy szatnie, gdzie ryzyko kontaktu z wirusem jest zwiększone. W takich miejscach zaleca się noszenie obuwia ochronnego, na przykład klapków, aby zapobiec infekcji stóp, ale również chronić dłonie, jeśli dotykamy mokrych powierzchni.
Dodatkowo, warto dbać o stan skóry dłoni. Sucha, popękana skóra jest bardziej podatna na infekcje. Regularne nawilżanie dłoni kremami może pomóc w utrzymaniu integralności naskórka i zmniejszeniu ryzyka wniknięcia wirusa. Należy również unikać obgryzania paznokci i skórek wokół nich, ponieważ te nawyki mogą prowadzić do mikrouszkodzeń skóry, przez które wirus HPV może łatwo się przedostać. Wiedza o tym, od czego powstają kurzajki na dłoniach, motywuje do stosowania tych prostych, ale skutecznych zasad, które minimalizują ryzyko infekcji.
Kiedy należy zgłosić się do lekarza w celu leczenia kurzajek
Chociaż wiele kurzajek może ustąpić samoistnie w ciągu kilku miesięcy lub lat, istnieją sytuacje, w których konsultacja z lekarzem jest zdecydowanie wskazana. Przede wszystkim, jeśli kurzajki są liczne, rozległe, szybko się rozprzestrzeniają lub powodują ból i dyskomfort, należy zasięgnąć porady medycznej. Czasami kurzajki mogą być mylone z innymi, potencjalnie groźniejszymi zmianami skórnymi, dlatego diagnoza lekarska jest kluczowa dla pewności.
Szczególną uwagę należy zwrócić na kurzajki, które pojawiają się u osób z osłabionym układem odpornościowym, na przykład u pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, czy w trakcie chemioterapii. U tych pacjentów infekcja wirusem HPV może być bardziej agresywna i trudniejsza do opanowania. Lokalizacja kurzajek również ma znaczenie. Brodawki w okolicy paznokci, pod paznokciami lub na twarzy mogą być szczególnie uciążliwe i trudniejsze do samodzielnego leczenia. W takich przypadkach, wiedza o tym, od czego powstają kurzajki na dłoniach, powinna skłonić do szybkiej wizyty u lekarza.
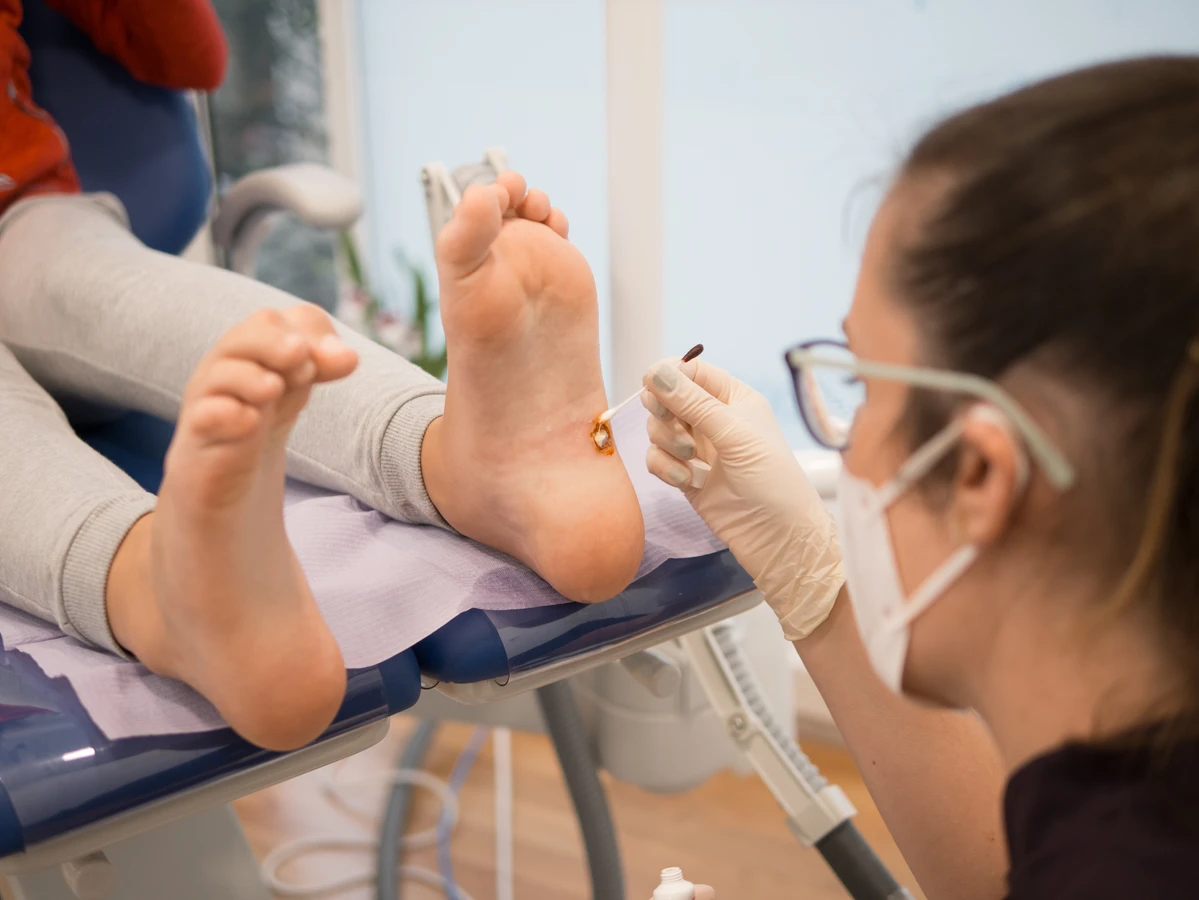
Lekarz dermatolog dysponuje szerokim wachlarzem metod leczenia, od preparatów dostępnych bez recepty, po bardziej zaawansowane procedury, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie) czy laserowe usuwanie brodawek. Wybór metody zależy od wielkości, liczby i lokalizacji kurzajek, a także od stanu zdrowia pacjenta. Nie należy lekceważyć nawracających kurzajek, ponieważ mogą one świadczyć o niedostatecznej odpowiedzi immunologicznej lub o specyficznym typie wirusa HPV. Szybka reakcja i konsultacja lekarska pozwalają na skuteczniejsze i szybsze pozbycie się problemu, minimalizując ryzyko powikłań i dalszego rozprzestrzeniania się infekcji.